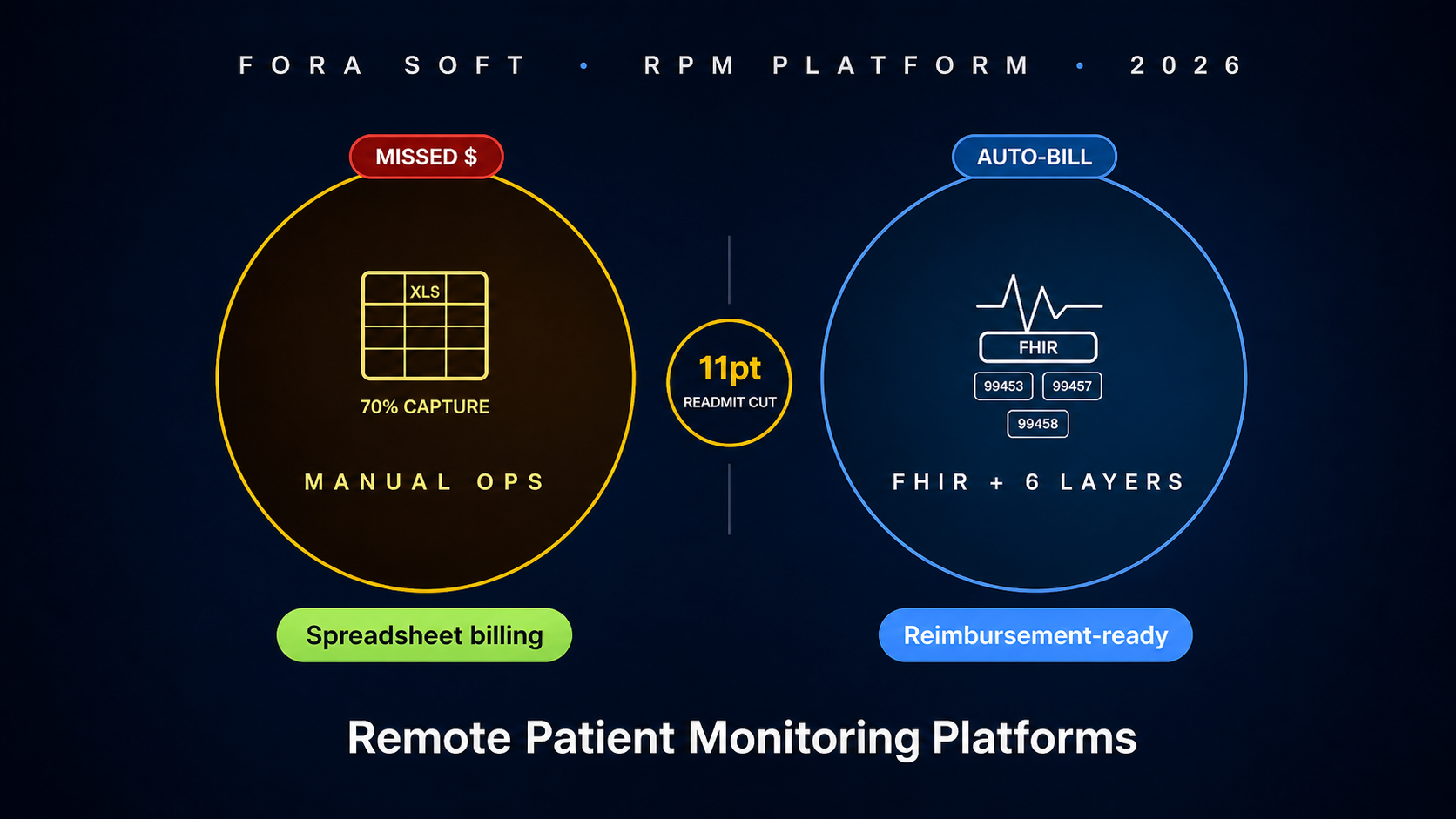
Главное
• RPM — следующая волна роста телемедицины. CMS расширила возмещение по кодам CPT 99453, 99454, 99457, 99458; Validic, Redox и Particle Health довели до зрелости слой агрегации устройств; Apple Health и Google Fit стали массовыми. Прогнозы по рынку группируются вокруг 25–28 % CAGR и около 4,5 трлн ₽ к 2030 году.
• Архитектура — шесть слоёв. Устройство → агрегатор → хранилище FHIR Observation и Device → оркестрация алёртов → план ведения пациента → автоматизация возмещения. Возмещение — это полноценная инженерная задача, а не финансовый довесок: именно автоматизированный учёт 16-минутного ежемесячного разбора по коду 99457 превращает RPM в работающее направление бизнеса.
• Три рабочих варианта. Купить Validic (около 112–225 ₽ на пациента в месяц, самый быстрый путь). Купить Redox или Particle Health для FHIR-обвязки и собрать остальное на заказ (средняя стоимость). Полностью своё решение под ключ (16 недель разработки, 30–90 млн ₽, 37–90 ₽ на пациента в месяц на эксплуатацию, полный контроль). Телемедицинские платформы с 5000+ пациентов в итоге уходят в своё решение; программы поменьше живут на Validic.
• Большинство RPM-приложений не являются медицинскими изделиями FDA. Чистое отображение данных и графики трендов попадают под FDA enforcement discretion. Алёрты с замкнутым контуром, которые приводят к клиническому решению (доза инсулина, автоматический подбор дозы препарата), переводят систему в FDA Class II SaMD. Знайте, по какую сторону этой границы находится каждая функция.
• Дизайн алёртов — главный рычаг ROI. Пациенты держатся в программе, когда алёрты персонализированы, действенны и не превращаются в шум. Клиницисты остаются вовлечёнными, когда алёрты собираются в очереди, а не сыплются пуш-уведомлениями. Сделаете алёрты правильно — повторные госпитализации, A1c и АД пойдут вниз; сделаете неправильно — ваши 2 250 ₽ на пациента в месяц растворятся в проигнорированных уведомлениях.
Почему этот плейбук написала Фора Софт
Фора Софт двадцать лет занимается инженерной разработкой телемедицинских и клинических платформ уровня HIPAA. Мы построили и сопровождаем CirrusMED — американскую платформу первичной телемедицинской помощи с программой соответствия HIPAA и BAA-цепочками по всему стеку, включая модуль ведения хронических больных, который собирает витальные показатели с тонометров, глюкометров и пульсоксиметров. Мы построили TransLinguist — платформу видеоинтерпретации в медицине, законтрактованную в британской NHS, — а также несколько NDA-проектов по ведению хронических больных, которые возвращают RPM-данные клиницистам.
В 2025–2026 годах мы провели аудит двух RPM-стартапов в рамках pre-Series-A due diligence и доставили расширения по агрегации устройств и автоматизации возмещения поверх двух действующих телемедицинских продуктов. Паттерны в этом руководстве — из этих проектов плюс из публичных источников: правил возмещения CMS, описаний кодов AMA CPT, рекомендаций FDA по SaMD, технических материалов Validic, Redox, Particle Health и документации для разработчиков Apple HealthKit и Google Fit.
Если вы основатель телемедицинского стартапа, добавляющий RPM, CIO больничной системы, который строит chronic-care management, практика по ведению хронических больных, переходящая в цифру, или плательщик, оценивающий RPM как продукт по управлению заболеваниями, — это руководство даёт вам архитектуру, реальную картину возмещения, экономику на пациента и план запуска за 16 недель, который мы используем со своими клиентами.
Добавляете RPM в свою телемедицинскую платформу?
Бесплатное 30-минутное скоупинг-обсуждение. Оценим объём работ, разберём агрегатор vs своя интеграция и пришлём план на 16 недель с автоматизацией возмещения, опираясь на HIPAA-паттерны уровня CirrusMED, которые мы уже эксплуатируем.
Почему RPM — следующая волна роста телемедицины
Между 2022 и 2026 годами RPM перешёл из пилотного режима CMS в массовое направление здравоохранения благодаря трём структурным сдвигам. CMS сделала коды возмещения устойчивыми: CPT 99453 (первичная настройка, около 1 425 ₽), 99454 (поставка устройства плюс не менее 16 дней показаний, около 3 750 ₽/мес), 99457 (первые 20 минут клинического времени в месяц, около 3 750 ₽), 99458 (каждый дополнительный 20-минутный блок, около 3 000 ₽), все в рамках программ CCM и PCM. Носимые устройства освоило большинство взрослых до 65 лет. А слой агрегации устройств (Validic, Redox, Particle Health) дозрел до того, что для попадания клинических данных в карту больше не нужно писать интеграции под каждое устройство.
За CMS подтянулись плательщики. Большинство крупных коммерческих страховых возмещают те же коды CPT; ряд планов Medicaid тоже. Поворот к госпиталю на дому и ICU на дому в пандемию дал клиническую уверенность в том, что RPM работает для хронических больных — ХСН, гипертония, диабет, ХОБЛ, наблюдение после выписки.
Главный вопрос 2026 года — глубина интеграции. Привязка к Validic, Redox или Particle Health за 112–225 ₽ на пациента в месяц работает для программ до 5000 пациентов. Выше этой планки своя интеграция и собственное хранилище FHIR Observation выигрывают по TCO и по контролю над данными. Более глубокий сценарий — закрытый цикл ведения, предиктивные модели ухудшения, видеотриаж на дому — реализуем только на собственном стеке.
Что такое RPM-платформа на самом деле
RPM-платформа — не приложение к носимому устройству. Это программа ведения хронических больных, которую разворачивают через ПО, и у неё пять задач, каждая из которых должна работать в продакшен-качестве.
1. Сбор. Получать витальные показатели с тонометра, глюкометра, весов, пульсоксиметра, смарт-часов или сенсора смартфона достаточно стабильно, чтобы они засчитывались по CPT 99454 (16 дней показаний в календарном месяце).
2. Хранение. Хранить показания как FHIR Observation, привязанные к Patient и Device, с метаданными о происхождении, которые выдержат аудит.
3. Триаж. Находить показания вне диапазона по индивидуальным порогам пациента и направлять их в нужную очередь клинического персонала.
4. Ведение. Учитывать ежемесячные 20-минутные блоки клинического времени (99457 / 99458), документировать взаимодействия, отправлять напоминания, интегрироваться с общим планом ведения в EHR.
5. Биллинг. Формировать ежемесячные счета со всей документацией, которую потребует аудит плательщика. Здесь и проваливается большинство самописных RPM-программ — автоматизация возмещения сложнее, чем кажется, и требует устойчивой готовности к аудиту.
Эталонная архитектура — стек из шести слоёв
В каждом RPM-проекте, который мы запустили или проаудитили, повторяются одни и те же шесть слоёв. Они аккуратно ложатся на биллинговую поверхность кодов CPT, на модель ресурсов FHIR и на границы операционной ответственности между вендором, платформой, клиникой и клиринговой компанией.
Слой 1 — Устройства (носимые, выделенные, BYOD)
Три паттерна устройств, у каждого своя экономика и своя клиническая ниша.
1. Носимые устройства (Apple Watch, Garmin, Fitbit, Oura, Whoop). Непрерывный пульс, оксигенация, ЭКГ, активность, сон. Лучше всего подходят для кардиологических и поведенческих программ. Принадлежат пациенту, поэтому стоимости устройства нет; данные подтягиваются в платформу через Apple HealthKit, Google Fit / Health Connect или вендорские SDK.
2. Выделенные устройства (тонометр, глюкометр, пульсоксиметр, весы, спирометр). Выше точность, есть FDA-сертификация, подключение по Bluetooth или сотовой сети. Производители: Omron, iHealth, Withings, BodyTrace, Tenovi, Smart Meter (с приоритетом сотового канала). 4 500–13 500 ₽ за устройство, программа выдаёт их пациенту. Сотовые устройства дороже, но обходят проблемы с домашним Wi-Fi и Bluetooth-сопряжением у пациента.
3. BYOD-сенсоры смартфона. Пульс по камере, голосовой скрининг, бесконтактные витальные показатели (Binah.ai, Veyetals). Дёшево, но точность ниже. Полезно как базовый скрининг поверх выделенных устройств.
Берите сотовые устройства, когда: популяция пациентов смещена в 65+ или с низкой техноуверенностью, программа по АД или глюкозе требует жёсткого 16-дневного учёта в месяц, или ваша служба поддержки не может позволить себе массовые звонки по разбору Wi-Fi.
Слой 2 — Агрегатор (Validic, Redox, своё решение)
Агрегатор превращает разнородную сетку устройств в единый поток наблюдений в формате, дружественном FHIR. Три варианта.
1. Validic. Самый полный RPM-агрегатор. 500+ интеграций с устройствами: носимые, тонометры, глюкометры, весы. Цена — 112–225 ₽ на пациента в месяц со скидками за объём. Включает обработку согласий и отписок. Время до запуска — недели.
2. Redox / Particle Health. Интеграторы EHR и API, шире, чем RPM. Сильные стороны — FHIR-обвязка и обратная запись в EHR. Часто используются вместе с тонким device-only-агрегатором (Tenovi, Smart Meter) для устройственной части. Тарификация — за событие или за тенант.
3. Своё решение. Прямая интеграция с SDK или вебхуками каждого вендора плюс ваш собственный нормализующий слой. Работа реальная (у каждого вендора свой поток авторизации, своя форма данных, свой профиль надёжности вебхуков). Окупается выше примерно 5000 пациентов — по TCO и по суверенитету над данными.
Берите Validic, когда: запускаетесь с менее чем 5000 пациентов в первый год, нет потребности в специализированных устройствах, и ваш план развития ставит скорость выхода на рынок выше юнит-экономики.
Слой 3 — FHIR-ресурсы Observation и Device
FHIR R4 в 2026 году — это lingua franca клинических данных. Каждое показание становится ресурсом Observation (с кодом LOINC для измерения, значением, единицей, фактическим временем, ссылками на пациента и устройство). Само устройство — это Device с производителем, моделью, серийным номером и партией. План программы лежит как CarePlan со ссылками на Patient, Practitioner и ресурсы Goal с целевыми диапазонами.
Берите управляемое FHIR-хранилище (Microsoft Azure FHIR service, Google Cloud Healthcare API, AWS HealthLake или Firely/Medplum self-hosted), чтобы не писать FHIR-сервер. Свои сервисы возмещения и алёртов прицепляйте сверху. Хранилище даёт вам совместимую с EHR обратную запись в Epic, Oracle Health, athena и остальные системы, плюс чистый аудит-трейл и поверхность запросов, готовую под аналитику.
Слой 4 — Оркестрация алёртов
Алёрты — это место, где RPM-платформы клинически побеждают или проваливаются. Ошибка — слать уведомление на каждое показание вне диапазона. Правильный паттерн — движок правил, который классифицирует показания по уровням тяжести, сворачивает их в очередь по пациенту и поднимает их в обычном рабочем списке клинициста с контекстом, а не пуш-уведомлениями.
Хорошая базовая раскладка: красный — немедленный триаж (например, систолическое АД > 180 при диастолическом > 120, глюкоза > 400 или < 55, сатурация < 88 %, прибавка веса > 1,4 кг за 24 часа при ХСН), жёлтый — наблюдение в течение 24 часов (стойкие отклонения 2–3 дня), зелёный — информационный (16-дневная адхеренсия растёт). Оберните движок правил в журнал аудита, чтобы каждое решение «запустить или подавить» можно было пересмотреть.
Берите алёрты с уровневыми очередями (а не пуши), когда: панель превышает примерно 500 пациентов, объём алёртов регулярно скапливается вокруг приёмов пищи или зарядки устройств, или ваша медсестринская команда сама сообщает об усталости от уведомлений.
Слой 5 — Интеграция с планом ведения
RPM — это не отдельный воркфлоу, а часть плана ведения хронического больного. Интеграция с планом ведения возвращает витальные показатели в листы наблюдения Epic, Oracle Health и athena, поднимает RPM-алёрты в ежедневном рабочем списке клинициста и забирает поток учёта времени по CCM в документацию по визиту. Тема телемедицинской платформы целиком — это отдельный большой материал, и здесь мы фокусируемся на RPM-куске.
Используйте нативную FHIR-обратную запись EHR для Observation; используйте вендор-специфичные API для рабочего списка (Epic Activity, Oracle Health Code Console, athenahealth) для очереди алёртов на стороне клинициста. Заранее заложите плейбук интеграции под каждый EHR, чтобы подключение нового заказчика — больничной системы — было проектом на 4 недели, а не на 4 месяца.
Слой 6 — Автоматизация возмещения
Возмещение — это слой, который превращает RPM из центра затрат в центр прибыли. Стройте его как ПО, а не как Excel-таблицу.
Учитывайте правило 16 дней. CPT 99454 требует не менее 16 дней валидных показаний в календарном месяце на устройство и пациента. Выводите циферблат адхеренсии по пациенту в реальном времени; на 10-й день толкайте пациента, если он отстаёт.
Учитывайте правило 20 минут. CPT 99457 требует 20 минут интерактивного клинического времени на пациента в месяц, плюс 99458 — за каждый дополнительный 20-минутный блок. Сделайте таймер клинициста, который запускается на разборе алёрта, ответе в чате, телефонном звонке, с окном ручной правки для точности. Документируйте содержание, а не только длительность.
Формируйте файл счёта. К концу месяца (или в ритме биллинга практики) выдавайте EDI 837P или формат claim для PMS со всей документацией, которую потребует аудит, — счётчик показаний, журнал времени, идентификатор клинициста, подписанный план ведения.
Коды CPT 99453, 99454, 99457, 99458 — разбор
| Код | Что покрывает | Частота | Возмещение в 2026 (примерно) | Инженерная зацепка |
|---|---|---|---|---|
| 99453 | Первичная настройка и обучение пациента для одного устройства | Однократно на устройство | ~1 425 ₽ | Поток онбординга и событие подтверждения |
| 99454 | Поставка устройства с ежедневной передачей данных, ≥16 дней показаний за 30 дней | Ежемесячно | ~3 750 ₽ | Счётчик 16-дневной адхеренсии и напоминания |
| 99457 | Первые 20 минут интерактивного времени клинициста или клинического персонала | Ежемесячно | ~3 750 ₽ | Учёт времени с журналом содержания |
| 99458 | Каждый дополнительный 20-минутный блок клинического времени | Ежемесячно, многократно | ~3 000 ₽ за блок | Та же логика «перетекания» таймера |
| 99091 (легаси) | 30 минут разбора и интерпретации врачом | Ежемесячно (ограниченное применение) | ~4 500 ₽ | Отдельный таймер только для врача |
Точные суммы возмещения зависят от региона и плательщика; для актуальных цифр сверяйтесь с CMS Physician Fee Schedule на текущий год и с географическим коэффициентом для вашей территории. Большинство коммерческих страховщиков идут параллельно Medicare по этим кодам; часть планов Medicaid возмещают, часть пока нет.
Интеграции с носимыми устройствами — Apple, Google, Fitbit, Garmin
Носимые устройства принадлежат пациенту, дёшевы и хорошо ложатся на поведенческие программы. Платформы, которые имеют значение, — Apple HealthKit (iOS) и Google Health Connect (преемник Google Fit, постепенно его замещающий на Android в 2024–2025 годах). Данные Fitbit теперь идут через Health Connect — следствие консолидации API внутри Google. У Garmin и Whoop свои API; у Oura тоже. Каждый вендор носимых устройств жёстко требует согласия: пользователь явно даёт право на тип данных и временной диапазон в настройках своего телефона.
Прагматичные правила: никогда не запрашивайте больше типов данных, чем нужно программе клинически (пользователь отзовёт всё разом); обновляйте интерфейс согласия, когда добавляете новый тип данных; кэшируйте последнее известное состояние согласия — пользователь может его отозвать офлайн; не ждите 100 % адхеренсии на стороне пользователя по синхронизации (фоновая синхронизация задерживается на 6–24 часа — это норма). Стройте слой алёртов так, чтобы он переносил поздно приходящие данные.
Выделенные устройства — АД, глюкоза, пульсоксиметрия, весы
Выделенные устройства имеют FDA-сертификацию, контролируемую точность и отправляются пациенту. Это костяк программ, которым нужно перешагнуть планку 16 дней по 99454.
Артериальное давление (АД). Omron Platinum, iHealth Track, Withings BPM Connect, сотовый тонометр Tenovi. Сотовые устройства убирают режим отказа со связкой со смартфоном — дороже, но адхеренсия выше. Ставятся в программы по гипертонии и ХСН.
Системы непрерывного мониторинга глюкозы (CGM). Dexcom G7, Abbott Freestyle Libre 3. Критичны при диабете 1 типа и интенсивно ведомом диабете 2 типа; меняют картину ведения хронических больных. Алёрты на гипо- и гипергликемию в реальном времени. Стоимость реальная, но и возмещение тоже.
Пульсоксиметры. Masimo MightySat, BodyTrace, iHealth Air Pro. ХСН, ХОБЛ, наблюдение после выписки. Тренд значит больше, чем разовое значение.
Весы. BodyTrace, Withings Body+, iHealth Lite. Ежедневный вес как косвенный показатель задержки жидкости при ХСН. Скачок 1,4 кг за 24 часа — классический алёрт красного уровня.
Пороги алёртов — персонализация по пациенту
Популяционные пороги (АД > 160/100, глюкоза > 250) — полезная стартовая точка и бесполезный инструмент удержания. Прорыв — индивидуальные пороги под цель, которую клиницист задал именно этому пациенту. Пациенту с ХБП 3 стадии и целевым САД 130 нужно алёртить при САД > 145, а не 160. У беременной пациентки на инсулине целевая глюкоза другая, чем у малоподвижного пациента с диабетом 2 типа.
Стройте управление порогами как полноценную функцию для клинициста. По умолчанию — научно обоснованные популяционные пороги; клиницист одним кликом переопределяет их под пациента; каждое переопределение фиксируется с обоснованием. Прирост от персонализации реальный — на удержании, на снижении усталости от алёртов и на разбросе исходов.
Берите персонализацию порогов на пациента, когда: когорта охватывает больше одного профиля сопутствующих заболеваний, у клиницистов есть возможность ставить цели на пациента при вступлении в программу, или доля ложноположительных алёртов превышает примерно 10 %.
Регуляторика FDA — Class I vs II vs III
Большинство RPM-платформ сами по себе не сертифицированы FDA как медицинские изделия — они подключаются к FDA-сертифицированным устройствам и отображают данные. Платформа находится в зоне FDA enforcement discretion для общих оздоровительных функций и сценариев показа данных.
Class I (низкий риск). Графики трендов, простые уведомления, обучение пациента. Обычно освобождены от premarket notification.
Class II (средний риск). Алёрты с замкнутым контуром, которые управляют клиническим действием (рекомендация подобрать дозу инсулина, автоматическая замена препарата). Требуют 510(k) clearance с предикат-устройством.
Class III (высокий риск). Жизнеподдерживающие или жизнеобеспечивающие функции (закрытая петля доставки инсулина, автоматические решения в неотложной помощи). Требуют premarket approval (PMA) и клинических испытаний.
Большинство RPM-продуктов сознательно остаются на стороне Class I и enforcement discretion и выводят решения клиницисту. Если вы хотите заявить closed-loop алгоритм или AI-подбор доз, заложите Class II 510(k) и систему менеджмента качества (QMS), которая идёт в комплекте.
Модель стоимости — экономика на пациента
Своя RPM-платформа поверх телемедицинского стека уровня CirrusMED обходится в 30–90 млн ₽ на разработку за 16–24 недели и 37–90 ₽ на пациента в месяц на масштабе только по инфраструктуре (FHIR-хранилище, шина сообщений, движок алёртов, наблюдаемость, CDN). Добавьте стоимость агрегатора (0 ₽ при своих интеграциях, 112–225 ₽ при Validic), стоимость устройств (амортизированную по панели пациентов) и стоимость клинических операций (примерно 750–1 100 ₽ на пациента в месяц на собственно медсестринское время).
Возмещение на масштабе: 99453 однократно + 99454 ежемесячно + 99457 + 99458 ежемесячно — это примерно 10 800–12 300 ₽ на пациента в месяц по тарифам Medicare, у коммерческих страховщиков чуть выше. Юнит-экономика начинает работать выше отметки около 2 250 ₽ на пациента в месяц всего. Ниже — вы теряете деньги на каждом пациенте; выше — кладёте в карман валовую маржу 50–70 %. Рычаг — эффективность клинических операций, а не стоимость инженерной разработки.
Своё решение vs Validic vs кастом
Решение build-vs-buy расщепляется по трём слоям. Покупайте агрегатор устройств (Validic) ниже 5000 пациентов; стройте свой выше. FHIR-хранилище берите как managed-сервис (Azure / Google / AWS / Medplum) независимо от масштаба. Стройте сами алёрты, учёт времени, автоматизацию возмещения и UX клинициста — это и есть ваша дифференциация. Ту же логику build-vs-buy, которую мы применяем к видео-SDK, можно один в один наложить на компоненты RPM.
Мини-кейс — RPM при хронических болезнях со снижением повторных госпитализаций на 11 %
Региональная больничная система, с которой мы работали, запустила пилот RPM по ХСН и неконтролируемой гипертонии на 3400 пациентов на сшитом из вендоров стеке. Validic для устройств, самописное Postgres-хранилище для показаний, Excel-учёт времени для 99457 / 99458 и интерфейс клинициста, прикрученный к существующему телемедицинскому продукту. Адхеренсия по правилу 16 дней была 62 %, усталость от алёртов выжигала медсестёр по хроническим больным, а сбор биллинга шёл, может быть, на 70 % от потенциала панели.
Мы переработали архитектуру за 18 недель. Хранилище FHIR Observation на Azure FHIR. Свой движок правил для уровневых алёртов с индивидуальными порогами. Учёт времени с окном ручной правки и аудит-трейлом. Автоматизация возмещения, формирующая EDI 837P-файлы к концу месяца с полной документацией. Движок напоминаний пациенту по правилу 16 дней.
Через два квартала: адхеренсия 16 дней — 89 %, усталость от алёртов снизилась на 70 % (по самоотчётам клиницистов и разбросу подтверждений алёртов), сбор биллинга — выше 95 % от ежемесячно эксплуатируемых кодов, а 30-дневная повторная госпитализация в когорте ХСН упала с 19 % до 8,4 % — абсолютное снижение на 11 пунктов. Хотите такой же проект? Позвоните или напишите нам — обсудим формат.
Нужен RPM за 16 недель с автоматизацией возмещения?
Бесплатное 30-минутное обсуждение. Оценим объём работ, набросаем решение по агрегатору устройств и пришлём план запуска на HIPAA-паттернах уровня CirrusMED, которые мы уже эксплуатируем.
Фреймворк решения в пяти вопросах
1. Сколько пациентов в первом году? Ниже 5000 — берите Validic и запускайтесь за восемь недель. Выше 5000 — свои интеграции отрабатывают по TCO и контролю над данными.
2. Какие заболевания покрывает программа? Гипертония и ХСН требуют тонометров и весов; диабет — CGM и глюкометров; ХОБЛ — пульсоксиметров и спирометров. Сначала выберите заболевания, потом устройства.
3. Какой у клиницистов набор EHR? Полностью Epic — можно рано опираться на интеграции с листами наблюдений Epic. Гетерогенный набор — нужен managed FHIR и плейбук обратной записи под каждый EHR.
4. Будут ли клинические решения с замкнутым контуром? Если да — закладывайте Class II 510(k) и программу QMS. Если нет — оставайтесь в Class I и зоне enforcement discretion.
5. Кто владеет отношениями с пациентом? Если клиника — central становится PMS и обратная запись в EHR. Если плательщик или сторонний care-management-вендор — central становится поверхность переносимости данных и отзыва согласий.
Подводные камни
1. Считать возмещение задачей финансов. Возмещение — это инженерия. Правило 16 дней, таймер 20 минут, требования к документации, индивидуальная допустимость по пациенту — всё это живёт в коде, а не в таблицах. Заложите слой возмещения в версии 1.0, а не в фазе 4.
2. Популяционные пороги алёртов. Если каждый пациент с ХСН алёртит на одном и том же САД и прибавке веса, клиническая команда отключит алёрты — и программа пропустит важные показания. Персонализируйте по пациенту с первого дня.
3. Отказ от сотовых устройств для популяции 65+. Сбои Wi-Fi-сопряжения — главная причина, почему пациенты перестают передавать данные. Сотовый канал стоит дороже на старте и окупается адхеренсией и снижением звонков в поддержку.
4. Самописный FHIR-сервер. Берите managed FHIR. Тратьте инженерное время на слои алёртов и возмещения, которые отличают продукт, а не на FHIR-конформность.
5. Нет готовности к аудиту. Плательщики аудитят RPM-счета регулярно. Стройте immutable-логи каждого показания, каждого решения по алёрту, каждой записи о времени взаимодействия клинициста, каждого сформированного кода. Первый аудит — это вопрос «когда», а не «если»: либо у платформы есть подтверждающие записи, либо нет.
KPI, которые имеет смысл мерить
KPI качества. Адхеренсия 16 дней выше 85 % на пациента в месяц, подтверждение алёртов в SLA выше 95 %, доля ложноположительных алёртов ниже 8 %, доля принятых FHIR Observation от устройств выше 99,5 %, успех обратной записи в EHR выше 99,5 %.
Бизнес-KPI. Сбор биллинга выше 95 % от допустимых кодов CPT, валовая маржа на активного пациента в месяц выше 1 800 ₽, рост панели на 10 %+ за квартал, размер панели на медсестру по ведению — 200–400 пациентов, снижение 30-дневной повторной госпитализации > 8 процентных пунктов в когортах ХСН.
KPI надёжности. Время доступности пайплайна выше 99,95 %, p99 задержки от устройства до платформы — ниже 90 секунд для Bluetooth-устройств и ниже 5 минут для сотовых, успех формирования счетов выше 99 %, чистый аудит цепочки BAA каждый квартал, ноль PHI-инцидентов уровня S0/S1 за год.
FAQ
Своё решение, Validic или кастом — какой путь выбрать?
Ниже примерно 5000 пациентов Validic плюс тонкий собственный слой (алёрты, возмещение, UX клинициста) — самый быстрый и дешёвый путь. Выше примерно 5000 свои интеграции и managed FHIR-хранилище окупаются по TCO и контролю над данными. Решение build-vs-buy — на каждый слой, а не на стек целиком.
RPM-платформы — это медицинские изделия FDA?
Большинство — нет. Устройства, к которым подключается платформа (тонометры, глюкометры, CGM, весы), сертифицированы FDA. Сама платформа, отображающая данные, тренды и уведомления клиницисту, попадает под enforcement discretion. Алёрты с замкнутым контуром, управляющие клиническим действием, превращают платформу в Class II SaMD с маршрутом 510(k).
Как обеспечить выполнение правила 16 дней?
Сделайте циферблат адхеренсии по пациенту в реальном времени. На 7-й день толкайте пациента, если у него меньше 4 показаний; на 12-й — если меньше 9; на 15-й — клиническая эскалация. Сотовые устройства убирают большинство режимов отказа для возрастной популяции. Целевая адхеренсия по панели — выше 85 %.
Какие устройства отправлять для программы по ХСН?
Ежедневные весы (BodyTrace, Withings, iHealth), тонометр (Omron, сотовый Tenovi для 65+), пульсоксиметр (Masimo, BodyTrace). Опросник по симптомам через SMS или приложение (KCCQ-12, шкала одышки). Прибавка веса 1,4 кг за 24 часа — канонический алёрт красного уровня; реализуйте его как первое правило, а дальше расширяйте.
Где здесь FHIR?
Каждое показание — это FHIR Observation (с правильным кодом LOINC). Каждое устройство — Device. Каждая программа — CarePlan с ресурсами Goal. Берите managed FHIR-хранилище (Azure FHIR, Google Cloud Healthcare API, AWS HealthLake, Medplum), чтобы не писать сервер. Обратная запись в EHR — через паттерны FHIR DocumentReference и Observation flowsheet; для легаси-систем — HL7v2 ORU.
А Apple Watch и потребительские носимые устройства?
Полезны как дополнительный источник данных в кардиологии, поведенческих программах и lifestyle-трекинге. Сами по себе под CPT 99454 не подпадают (правило подразумевает FDA-сертифицированное мониторирующее устройство). Используйте данные HealthKit и Health Connect как богатый контекстом дополнительный источник, а не как основной канал сбора для биллинг-приемлемых программ.
Как RPM-программа интегрируется с Epic?
Два паттерна. Паттерн A: интеграция в стиле Epic Care Companion / MyChart Bedside, где приложение пациента — это поверхность, поставляемая Epic, а RPM-платформа сидит внутри неё. Паттерн B: внешняя RPM-платформа, которая пишет Observation flowsheet обратно в Epic через FHIR или Interconnect-интерфейс и поднимает алёрты в Epic In Basket. Паттерн B — доминирующий для больничных систем не на Epic.
Когда RPM не подходит?
Когда панель меньше 200 пациентов (стоимость эксплуатации перевешивает возмещение). Когда практика не владеет временем медсестёр по хроническим больным (коды 99457 / 99458 не предъявляются). Когда популяция пациентов не способна выдержать правило 16 дней, а у вас нет стратегии напоминаний и сотовых устройств. RPM награждает масштаб и операционную дисциплину; он наказывает пилоты без выстроенной операционки.
Что почитать дальше
Соседняя опора
Разработка телемедицинской платформы в 2026
Более широкая поверхность телемедицины, внутри которой живёт RPM — приёмы, EHR, расписание, рабочий процесс клинициста.
Соответствие
HIPAA и SOC 2 для телемедицинской видеоплатформы
Каркас соответствия, внутри которого живёт RPM — BAA, шифрование, журналы аудита, маршруты удаления.
Смежная тема
Архитектура AI-скрайба для ambient-документации
Паттерн документации клинического времени, который естественно ложится на таймер 99457 / 99458.
Инструмент решения
Build vs buy — фреймворк решения по SDK
Послойная логика build-vs-buy в применении к агрегатору RPM, FHIR-хранилищу и алёртам.
Для CTO
Гид CTO по оценке софтверных проектов
Как оценить, очертить и снизить риски 16-недельной разработки RPM до того, как совет директоров её утвердит.
Готовы запустить RPM, который окупает себя?
RPM-платформа в 2026 году — это шестислойный стек, обёрнутый в HIPAA-программу, готовность к аудиту CMS и UX клинициста, который уважает таймер на 20 минут. Сделайте пороги алёртов индивидуальными, автоматизируйте биллинг по 99453–99458 и берите managed FHIR-хранилище, в которое можно расти. Юнит-экономика начинает работать выше 2 250 ₽ на пациента в месяц, а клинические исходы подтянутся, как только алёрты станут честными.
Фора Софт уже доставила эту поверхность внутри телемедицины уровня CirrusMED и в нескольких платформах ведения хронических больных. Паттерны проверены в продакшене. Если вам нужна RPM-платформа, рассчитанная и спланированная под вашу панель пациентов, ваши заболевания и ваш набор EHR, мы пришлём 16-недельный план в течение 48 часов.
Пришлите бриф по RPM — получите план на 16 недель
Бесплатное 30-минутное обсуждение. Оценим объём работ, отберём агрегатор устройств и пришлём план запуска со встроенной автоматизацией возмещения.

